Stomatite

La stomatite è il termine generico con il quale viene denominata l’infiammazione acuta o cronica delle mucose appartenenti al cavo orale, come ad esempio la lingua, le gengive, le labbra, la gola, il palato, ecc. Una terminologia più specifica viene utilizzata per indicare lo stato infiammatorio di una determinata regione della bocca. Per esempio, gengivite, glossite, cheilite e faringite indicano rispettivamente la flogosi delle gengive, della lingua, delle labbra e della faringe.
- 1 Quali sono le cause della stomatite?
- 2 Quali sono i sintomi della stomatite?
- 3 Come si esegue la diagnosi di stomatite?
- 4 Come si cura la stomatite?
- 5 Quali sono le complicanze della stomatite?
- 6 Fonti
Quali sono le cause della stomatite?
Le stomatiti hanno un’eziologia multifattoriale. Tra le cause più frequenti ci sono:
- alcool;
- fumo di tabacco;
- radioterapia e chemioterapia;
- protesi dentali;
- igiene dentale approssimativa;
- traumi;
- infezioni sostenute da batteri, virus o funghi;
- neoplasie del sangue;
- disidratazione;
- secchezza delle fauci (xerostomia);
- farmaci.
Nelle forme indotte da farmaci, i seguenti medicamenti sono spesso responsabili delle stomatiti:
- antibiotici;
- oppiacei;
- diuretici, per il loro effetto disidratante;
- antipertensivi;
- antidepressivi;
- anticolinergici;
- steroidi.
Quali sono i sintomi della stomatite?
Tra i segni e i sintomi caratteristici della stomatite possono essere elencati:
- dolore;
- edema;
- bruciore;
- ulcere;
- afte;
- formazioni vescicolari (bolle);
- macchie rosse;
- disestesia (intorpidimento);
- disepitelizzazione.
Qualora questi disturbi si protraggano nel tempo possono comparire disidratazione e problemi di malnutrizione.
Come si esegue la diagnosi di stomatite?
La diagnosi di stomatite viene formulata a seguito di una visita medica che permette di osservare in modo diretto le manifestazioni tipiche della malattia. È anche possibile mettere in atto accertamenti supplementari utili a identificare le cause esatte del processo morboso. Tra questi si possono annoverare:
- tamponi per identificare un batterio o un virus;
- patch test per identificare l’agente responsabile dell’infiammazione, qualora si sospetti una forma allergica;
- analisi del sangue;
- esame tissutale per evidenziare la presenza di funghi patogeni;
- biopsia finalizzata all’esame istologico o immunofluorescenza diretta;
- visita odontoiatrica (nel caso di stomatite da protesi dentale).
Come si cura la stomatite?
Il trattamento della stomatite dipende essenzialmente dalla causa che l’ha prodotta. Quando si tratta di una forma allergica ed è possibile identificare la sostanza responsabile, qualora possibile, tale sostanza (come ad esempio un farmaco) deve essere immediatamente eliminata.
Questa soluzione non si può applicare quando l’infiammazione del cavo orale è dovuta a radio o chemioterapia, che è indispensabile per la cura di neoplasie maligne. In questi casi si possono utilizzare farmaci che alleviano i disturbi fino al termine del trattamento oncologico.
Le stomatiti infettive causate da batteri, funghi o virus possono invece essere trattate rispettivamente con antibiotici, come nel caso della faringite streptococcica, o con antimicotici da applicare localmente o da assumere per via orale nei casi di infezioni sostenute da miceti come la candida albicans, oppure con medicamenti antivirali ad uso topico come nel caso delle cheiliti da herpes virus.
Nei casi di stomatiti da protesi dentali rimovibili, spesso definite flogosi ‘da dentiera’, è necessario mantenere un’igiene accurata del cavo orale e della protesi, attraverso una pulizia puntuale dopo ogni pasto. È inoltre necessario togliere la protesi prima di andare a dormire e utilizzare detergenti specifici non abrasivi per rimuovere la placca dentale. Se sono presenti elementi metallici, è utile impiegare, una volta a settimana, dei prodotti a base di clorexidina per disinfettare la protesi,
Oltre alle terapie specifiche, è utile anche l’impiego di farmaci per il trattamento sintomatico, al fine di dare sollievo al soggetto malato. Tra i medicamenti che si possono impiegare vi sono:
- antidolorifici da assumere per via orale;
- cortisonici;
- farmaci collutori o spray con azione antisettica e/o analgesica;
- paste protettive da applicare sulle mucose infiammate.
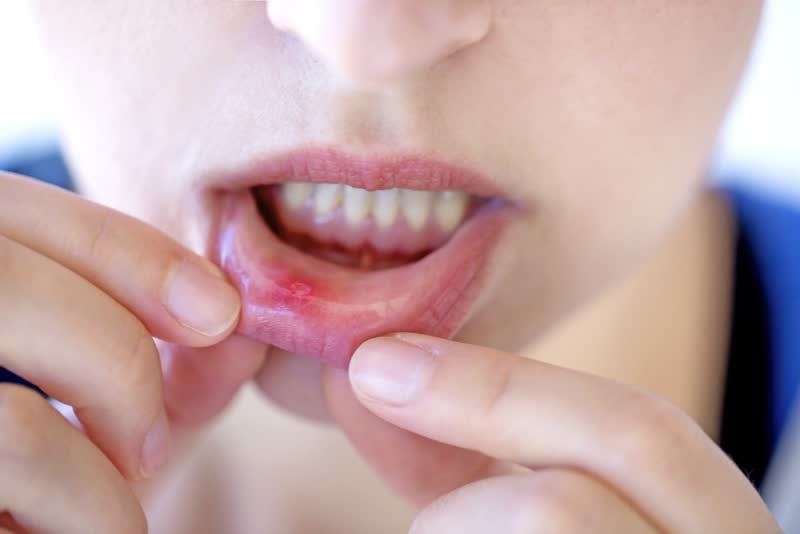
Quali sono le complicanze della stomatite?
Tra le principali complicazioni della stomatite si possono elencare:
- disidratazione: è una delle più importanti conseguenze della stomatite, ed è dovuta alla difficoltà di nutrirsi e di assumere liquidi per via dei dolori provocati dall’infiammazione del cavo orale. È una condizione particolarmente frequente e rilevante specialmente nei bambini;
- cheratite erpetica: è un’infiammazione della cornea causata da herpes virus. Questo viene trasportato agli occhi accidentalmente, quando le mani entrano a contatto con lesione nella bocca;
- infezioni virali o batteriche secondarie, determinate dalla diffusione della flogosi dal cavo orale ad altre regioni del corpo;
- dermatiti, come ad esempio l’eritema multiforme e l’eczema da herpes virus, che nei casi più gravi possono compromettere le condizioni di salute generale del paziente.
Le complicanze della stomatite, soprattutto quelle da virus erpetico, possono avere conseguenze molto severe in soggetti immunocompromessi, mentre non sono particolarmente problematiche in individui altresì sani.