Coronaropatia
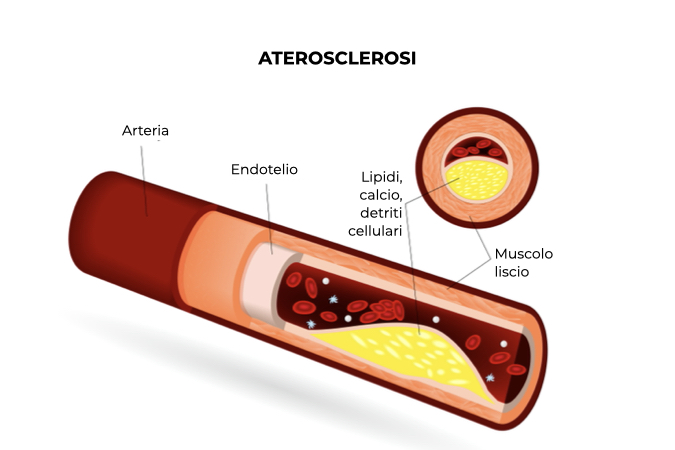
Le coronaropatie sono tra le malattie cardiovascolari più rilevanti con una incidenza maggiore negli uomini (7,8%) rispetto alle donne (5,4%). Questa patologia è caratterizzata dall’accumulo di placche aterosclerotiche nelle coronarie, con conseguente ostruzione del flusso sanguigno, che porta a una mancata corrispondenza tra la domanda e l’offerta di ossigeno nel cuore. Questa ostruzione porta alla manifestazione dei sintomi tipici della coronaropatia, che iniziano con sensazione di pressione al torace (angina pectoris) fino ad irradiarsi alla mascella, alla spalla, alla schiena o al braccio.
- 1 Come si diagnostica la coronaropatia
- 2 Quali sono i sintomi e i fattori di rischio della coronaropatia
- 3 Come si cura una coronaropatia?
- 4 Fonti
Come si diagnostica la coronaropatia
Il primo passo per una corretta diagnosi di coronaropatia è la valutazione dei sintomi e dei segni e l’identificazione dei pazienti con possibile angina pectoris. Risulta fondamentale valutare le condizioni generali e la qualità della vita del paziente. L’esame obiettivo di un paziente con sospetta coronaropatia è importante e deve valutare la presenza di anemia, ipertensione arteriosa, cardiopatia o aritmie, tutte comorbidità che potrebbero potenzialmente influenzare le decisioni terapeutiche. L‘analisi della storia clinica è fondamentale per includere qualsiasi manifestazione di malattia cardiovascolare e fattori di rischio(come storia familiare di malattie cardiovascolari, dislipidemia, diabete, ipertensione, fumo e altri fattori legati allo stile di vita). I test diagnostici per coronaropatia includono test biochimici standard, elettrocardiogramma (ECG) a riposo, ecocardiografia a riposo e, in alcuni pazienti, una radiografia del torace.
Le indagini di laboratorio vengono utilizzate per identificare possibili cause di ischemia, per stabilire i fattori di rischio cardiovascolare e le condizioni associate e per determinare la prognosi.
L’ecocardiografia è un importante strumento clinico per l’esclusione di cause alternative di dolore toracico e aiuta anche nella diagnosi di malattie cardiache concomitanti.
A diagnosi confermata viene prescritta ed iniziata la terapia appropriata, che deve considerare ed includere la gestione dello stile di vita, la terapia medica e la rivascolarizzazione, se indicata.
Quali sono i sintomi e i fattori di rischio della coronaropatia
Il primo sintomo che i pazienti con coronaropatia manifestano è una sensazione di disagio solitamente localizzata nel torace, vicino allo sterno, ma può essere avvertita in altre parti del corpo (dalla bocca dello stomaco alla mascella o ai denti, tra le scapole o alle braccia, fino alle dita). Questo disagio è spesso descritto come una pressione, oppressione o pesantezza, accompagnata da sensazioni di strangolamento, costrizione o bruciore. I sintomi diventano più gravi con l’aumentare del livello di sforzo (come camminare in salita) e scompaiono rapidamente entro pochi minuti quando i fattori scatenanti diminuiscono. Questi sintomi in genere durano diversi minuti e sono causati da cattiva digestione, stress emotivo, sforzo o raffreddore.
I principali fattori di rischio per coronaropatie includono diabete mellito, ipertensione, fumo, iperlipidemia, obesità e stress psicosociale. A questi si aggiungono stile di vita e fattori ambientali.
Come si cura una coronaropatia?
La gestione generale della coronaropatia mira a ridurre i sintomi e migliorare la prognosi attraverso farmaci e interventi appropriati, nonché a controllare i fattori di rischio, compreso lo stile di vita. È stato dimostrato che smettere di fumare migliora la prognosi di questi pazienti, con una riduzione del rischio di mortalità del 36%. Anche la corretta dieta e il controllo nell’uso di alcol sono fondamentali per evitare la progressione della malattia, e aiutano a ridurre la mortalità e gli eventi cardiovascolari. Allo stesso modo gioca un ruolo fondamentale il controllo del peso. Infatti, l’obesità è associata ad una durata della vita complessiva più breve, e il sovrappeso è associato allo sviluppo di malattie cardiovascolari in età precoce. L’esercizio fisico è stato definito “polipillola” per i suoi numerosi effetti benefici sui fattori di rischio cardiovascolare e sulla fisiologia del sistema cardiovascolare.
Oltre alle modifiche nello stile di vita, è fondamentale seguire una corretta terapia farmacologica. Le linee-guida della European Society of Cardiology (ESC) del 2019 raccomandano come prima scelta l’utilizzo di farmaci anti-angina, come:
- i beta-bloccanti, la cui somministrazione riduce la frequenza cardiaca e le esigenze metaboliche del miocardio, prevenendo così l’ischemia e migliorando la prognosi;
- i calcio antagonisti, in aggiunta alla terapia con beta-bloccanti, alleviano i sintomi diminuendo la richiesta di ossigeno del miocardio e aumentando l’apporto di ossigeno del miocardio.
Se i beta-bloccanti dovessero risultare poco efficaci, per il sollievo immediato dell’angina, si raccomanda l’aggiunta di nitrati sotto forma di nitroglicerina sublinguale o spray di nitroglicerina. Ulteriori raccomandazioni terapeutiche prevedono l’utilizzo di inibitori della pompa protonica per ridurre il rischio di sanguinamento gastrointestinale nei pazienti trattati con farmaci anti-piastrinici, e degli ACE inibitori nei pazienti con altre condizioni (insufficienza cardiaca, ipertensione o diabete).
Se i trattamenti farmacologici non dovessero risultare efficaci, o in particolari condizioni, si procede con interventi di rivascolarizzazione. Ad esempio, l’angioplastica coronarica (intervento coronarico percutaneo), è una procedura che-grazie a un minuscolo palloncino inserito nell’area ostruita-permette di allargare l’arteria. L’angioplastica riduce i sintomi delle arterie bloccate, come dolore al petto e mancanza di respiro.
Fonti
- Istituto Superiore di Sanità: Malattie cardiovascolari;
- Ministero della Salute: Malattie cardiovascolari;
- Knuuti J et al. 2019 ESC Guidelines for the diagnosis and management of chronic coronary syndromes: The Task Force for the diagnosis and management of chronic coronary syndromes of the European Society of Cardiology (ESC). Eur Heart J 2020; 41, 407-477;
- Malakar AK et al. A review on coronary artery disease, its risk factors, and therapeutics. J Cell Physiol 2019; 234(10):16812-16823