Morbo di Crohn (Malattia di Crohn)
- Il morbo di Crohn è una malattia infiammatoria cronica dell’intestino causata da fattori genetici e ambientali non ancora del tutto chiari. Colpisce soprattutto giovani tra i 20 e i 29 anni
- L’infiammazione intestinale porta alla formazione di lesioni che causano sintomi debilitanti come diarrea, dimagrimento e dolori addominali
- Il morbo di Crohn si caratterizza per un andamento che alterna fasi acute e di remissione e si può gestire grazie a nuovi farmaci biologici e a terapie di supporto
- 1 Cos’è il morbo di Crohn?
- 2 Quali sono le cause e i fattori di rischio del morbo di Crohn?
- 3 A che età insorge il morbo di Crohn?
- 4 Quali sono i sintomi del morbo di Crohn?
- 5 Come si diagnostica il morbo di Crohn?
- 6 Come si cura il morbo di Crohn?
- 7 Come si evolve il morbo di Crohn e quali sono le possibili complicanze?
- 8 Come si possono prevenire le ricadute del morbo di Crohn?
- 9 Approfondimenti
- 10 Fonti
Cos’è il morbo di Crohn?
Il morbo di Crohn è una condizione infiammatoria cronica che causa la formazione continua di lesioni lungo le pareti intestinali. Insieme alla colite ulcerosa, il morbo di Crohn fa parte delle cosiddette MICI, Malattie infiammatorie croniche intestinali, condizioni diffuse soprattutto nei Paesi industrializzati.
Il morbo di Crohn è leggermente più frequente nel sesso femminile e insorge più precocemente rispetto alla colite ulcerosa. Sebbene possa colpire tutto l’apparato digerente, dalla bocca all’ano, questa condizione tende ad interessare principalmente la parte terminale dell’intestino tenue e quella iniziale dell’intestino crasso (detta tratto ileo cecale), e il colon.
Nel morbo di Crohn il processo infiammatorio coinvolge l’intero spessore della parete intestinale caratterizzandosi per l’insorgenza di lesioni distribuite in modo discontinuo e con gradi di severità variabili. La malattia di Crohn non ha, però, un andamento lineare o ingravescente. Piuttosto, alterna fasi di quiescenza più o meno lunghe ad episodi di riacutizzazione. Per questo, anche quando ben curato, il morbo di Crohn, non guarisce mai completamente.1,2,3
Quali sono le cause e i fattori di rischio del morbo di Crohn?
Il morbo di Crohn è una malattia multifattoriale, ovvero dipende da tante cause, benché, ad oggi, non siano tutte chiare. Sappiamo, però, che fattori genetici, immunologici e ambientali contribuiscono all’insorgenza della malattia.
Ha, infatti, più probabilità di ammalarsi di morbo di Crohn chi:
- ha un parente di primo grado (es. un fratello/sorella, o un genitore) affetto;
- chi ha una mutazione nel gene CARD15 che codifica per una struttura usata dalle cellule del sistema immunitario per riconoscere i batteri.
Quest’ultimo aspetto rinforza anche l’ipotesi che il morbo di Crohn insorga proprio in seguito a una risposta immunologica inappropriata contro i batteri che normalmente vivono nell’intestino. Questa attivazione di natura autoimmune comporta un una produzione eccessiva di molecole infiammatorie e sarebbe poi facilitata da un aumento della permeabilità intestinale che consente ai microbi di penetrare nelle pareti di quest’organo. La conseguenza di questa risposta infiammatoria è la formazione di lesioni sulle pareti intestinali come ulcere, fistole e granulomi.
Un fattore chiave nell’insorgenza e nella progressione della malattia pare essere l’alterazione del microbiota intestinale, ovvero della popolazione di microrganismi che vive nell’intestino. Le persone con morbo di Crohn anche in fase iniziale, presentano una riduzione patologica dei batteri “buoni”, ovvero di quei microbi che svolgono una funzione protettiva sulla salute intestinale, a favore di quelli infiammatori. Tuttavia, ancora non è chiaro se questa anomalia sia causa o conseguenza della malattia stessa.1,2,4,5
Infine, alla patogenesi del morbo di Crohn contribuiscono anche fattori ambientali, che vengono definiti “trigger”. Tra questi spiccano:
- fumo di sigaretta;
- uso di farmaci antinfiammatori FANS;
- stress;
- dieta ricca di grassi saturi.2
Questi fattori non causano il morbo di Crohn, ma possono favorirlo o aggravarlo in presenza di condizioni genetiche e immunologiche predisponenti.
A che età insorge il morbo di Crohn?
Ci sono due picchi di comparsa della morbo di Crohn, uno giovanile, attorno ai 25 anni, e uno tardivo, verso i 60 anni. Tuttavia, va precisato che l’età media di insorgenza della malattia di Crohn è tra i 20 e i 29 anni, ma non mancano i casi tra i bambini.1,2,3
Quali sono i sintomi del morbo di Crohn?
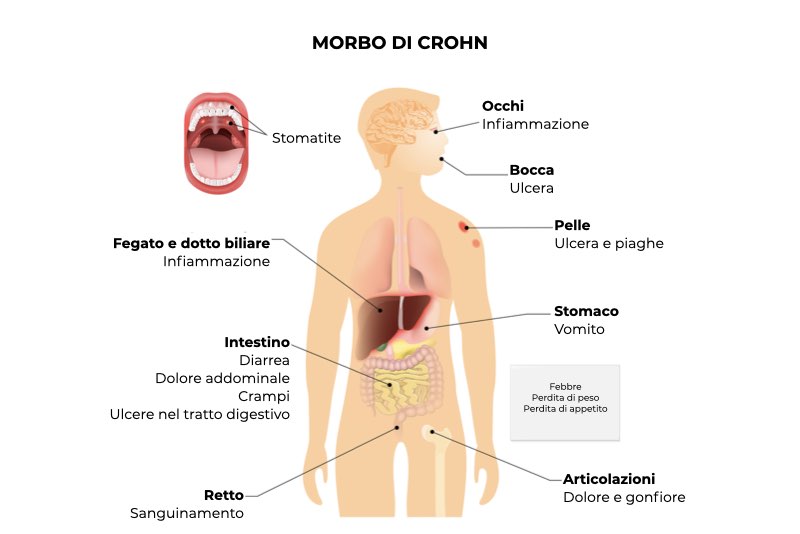
I sintomi del morbo di Crohn possono variare in base alla localizzazione e all’intensità dell’infiammazione, nonché alla presenza di complicanze. La sintomatologia più comune include:
- diarrea;
- dolore addominale, più frequente nel quadrante inferiore destro;
- perdita di peso involontaria;
- nausea e/o vomito;
- febbricola;
- mancanza di appetito;
- debolezza;
- sanguinamento rettale;
- anemia da malassorbimento.
La malattia di Crohn può inoltre dare sintomi sistemici tra cui dolore e infiammazione alle articolazioni, calcoli renali e biliari, rossore oculare ed eritemi cutanei.2,3,4
Come si diagnostica il morbo di Crohn?
La diagnosi di morbo di Crohn spetta al/la gastroenterologo/a sulla base dei sintomi riferiti dalla persona durante la visita, ma anche sull’esito di esami di laboratorio e strumentali.
In genere, Il primo esame ad essere prescritto è l’ecografia addominale seguito da una colonscopia al fine di identificare informazioni più dettagliate circa lo stato di salute dell’intestino. Durante questo esame endoscopico, infatti, viene effettuata una biopsia prelevando un piccolo campione di tessuto intestinale per l’esame istologico al microscopio. In parallelo, la risonanza magnetica viene utilizzata per il monitoraggio dell’andamento della malattia soprattutto quando c’è il sospetto di complicanze come fistole o ascessi.
Per quanto riguarda gli esami di laboratorio, oltre all’indagine istologica dell’eventuale campione bioptico prelevato durante la colonscopia, possono essere prescritti:
- test ematochimici del sangue per la ricerca di marcatori di infiammazione quali proteina C reattiva e velocità di eritrosedimentazione (VES);
- esame delle feci per la ricerca della calprotectina e di parassiti, utile per la diagnosi differenziale del morbo di Crohn da altre malattie intestinali.
In base al tipo ed all’intensità della sintomatologia, il morbo di Crohn al momento della diagnosi può essere classificato in quiescente, lieve, moderato, o severo.
Come si cura il morbo di Crohn?
Quando il morbo di Crohn è in fase attiva il trattamento punta a indurre una remissione della malattia, ovvero la riduzione o la scomparsa dei sintomi. Successivamente, le terapie sono finalizzate a mantenere lo stato di quiescenza più a lungo possibile. I farmaci di prima linea usati per indurre la remissione della malattia di Crohn sono:
- budesonide, un cortisonico con funzione antinfiammatoria;
- mesalazina, un antinfiammatorio non cortisonico;
- sulfasalazina, un chemioterapico usato come antinfiammatorio;
- corticosteroidi.
Se questi farmaci non risultano efficaci o perdono di efficacia nel tempo, si utilizzano farmaci immunosoppressori classici tra cui: azatioprina, 6-mercaptopurina, metotrexato, o farmaci biologici che agiscono selettivamente sulle molecole pro-infiammatorie, per lo più citochine, abbondantemente prodotte durante la risposta autoimmune. Si tratta per lo più di anticorpi monoclonali tra i quali si annoverano:
- infliximab, adalimumab, certolizumab pegol, che agiscono sulla citochina TNF-α;
- ustekinumab, che agisce sulle le citochine IL-12/IL-23 ;
- vedolizumab, che agisce sui linfociti, cellule del sistema immunitario coinvolte nel processo infiammatorio del morbo di Crohn.
Per il mantenimento della remissione si usano prevalentemente i farmaci immunosoppressori o i farmaci biologici. In caso di sintomi severi, potrebbe essere necessario anche mettere a riposo per qualche tempo l’intestino, assumendo solo alimenti liquidi prescritti dal/la medico/a, o ricevendo una nutrizione intravenosa.
Se, nonostante le terapie, il morbo di Crohn danneggia seriamente l’intestino o si verificano complicanze come stenosi o fistole, potrebbe essere necessario intervenire chirurgicamente effettuando una resezione intestinale, ovvero l’asportazione di un tratto più o meno lungo dell’intestino. Talvolta può essere necessario praticare una colostomia, una procedura che comporta la deviazione dell’intestino crasso che viene collegato direttamente ad un foro addominale, a cui si applica una sacca per la raccolta delle feci.2,3,4
Come si evolve il morbo di Crohn e quali sono le possibili complicanze?
A lungo andare il morbo di Crohn può evolvere in una serie di complicanze e peggiorare le aspettative di vita di chi ne soffre. Questo può accadere quando non si riesce a mantenere lo stato di dormienza la malattia.
Vediamo le principali complicanze a cui si può andare incontro:
- stenosi e/o blocco intestinale: questa complicanza può verificarsi a causa di un progressivo ispessimento delle pareti dell’intestino dovute al processo infiammatorio;
- fistole: si tratta di anomali canali di collegamento tra organi contigui che dovrebbero restare separati. Questi passaggi tendono ad infettarsi facilmente;
- ascessi: pesso causa o conseguenza di fitole, gli ascessi sono sacche di materiale purulento infetto;
- ulcere: vere e proprie ferite che si aprono lungo le pareti intestinali e che possono sanguinare;
- fissurazioni anali: anche in questo caso si tratta di spaccature dolorose e sanguinanti dell’orifizio anale.
Oltre a queste complicanze intestinali, il morbo di Crohn può estendersi ad altri distretti del corpo, come le articolazioni, la pelle o gli occhi, provocando sintomi infiammatori. Infine, le persone con morbo di Crohn hanno un rischio più alto di sviluppare il tumore del colon-retto.2,3
Come si possono prevenire le ricadute del morbo di Crohn?
Non esiste un modo certo per prevenire le ricadute del morbo di Crohn. Ciò che si può fare è seguire la terapia prescritta dai medici, e soprattutto abbattere i fattori di rischio ambientali sui quali si può avere controllo. Ad esempio, è fondamentale smettere di fumare ed evitare il fumo passivo. Per quanto riguarda la dieta, i dati sulla sua efficacia preventiva sono controversi, tuttavia è consigliato:
- evitare le bibite gassate e frizzanti;
- evitare pop corn, la buccia degli ortaggi e della frutta, e la frutta secca;
- bere molta acqua;
- mangiare poco e spesso, piuttosto che tanto in soli due pasti;
- tenere un diario nutrizionale, in cui osservare se si verifica un peggioramento dei sintomi dopo l’ingestione di alcuni alimenti;
- seguire la dieta proposta dal/la medico/a. A seconda dei sintomi, infatti, può essere utile seguire un regime a basso contenuto di fibre, di sale, o di grassi ecc.2
Infine, dal momento che l’aspetto psicologico gioca un ruolo nella gestione della malattia di Crohn, migliorando o peggiorando l’aderenza alle terapie, è importante dare priorità alla salute mentale. Un percorso psicoterapeutico di supporto può offrire un grande aiuto nella vita quotidiana.
Ricordiamoci infatti che nella maggior parte dei casi il morbo di Crohn colpisce persone giovani, e le “accompagna” in momenti chiave della vita come la gravidanza, il percorso di studi e quello professionale e la costruzione delle relazioni sociale.3 Infine, è importante sapere che il morbo di Crohn è una malattia che prevede l’esenzione del ticket per esami e terapie e in alcuni casi può dare diritto all’invalidità.
Approfondimenti
- Terapia biologica nel morbo di Crohn: cosa c’è da sapere
- Morbo di Crohn e gravidanza: diamo risposta ai tuoi dubbi
- Morbo di Crohn e aspettative di vita
- Morbo di crohn dieta in fase acuta e in remissione
- Morbo di Crohn: sintomi da conoscere
- Morbo di Crohn nei bambini: cosa sapere?
- Morbo di crohn invalidità: legge 104 e richiesta esenzione
Fonti
- Torres J, Mehandru S, et al. Crohn’s disease. Lancet. 2017;389(10080):1741-1755. doi:10.1016/S0140-6736(16)31711-1.
- National Institute of Diabetes and Digestive and Kidney Diseases Crohn’s Disease
- Associazione Malattie Infiammatorie Croniche Intestinali (M.I.Cro Onlus) Cos’è il Morbo o Malattia di Crohn e cosa comporta?
- Vehautier B, Hornecker JR. Crohn’s Disease: Diagnosis and Management. Am Fam Physician. 2018;98(11):661-669.
- Ma, X., Lu, X., Zhang, W. et al. Gut microbiota in the early stage of Crohn’s disease has unique characteristics. Gut Pathog 14, 46 (2022). https://doi.org/10.1186/s13099-022-00521-0
Autore

Paola Perria