Tumore della pelle
Il tumore della pelle è il tipo di cancro più diffuso nella popolazione di carnagione chiara. Esistono due classificazioni di cancro della pelle: non melanoma e melanoma. In entrambi i casi, il principale fattore di rischio è l’esposizione ai raggi UV del sole. La pericolosità dipende dalla tipologia, ma la prognosi è favorevole se diagnosticati precocemente.
- 1 Cos’è il tumore della pelle?
- 2 Come sono fatti i tumori della pelle: tipologie e segni comuni
- 3 Fattori di rischio e prevenzione dei tumori della pelle
- 4 Diagnosi per i tumori della pelle
- 5 Tumori della pelle: trattamento e sopravvivenza
- 6 Follow up e monitoraggio dei tumori della pelle
- 7 Bibliografia
Cos’è il tumore della pelle?
Il tumore della pelle è un accrescimento anomalo di cellule cutanee, per lo più dovuto all’azione nociva dei raggi UV del sole. Vi sono diversi tipi di tumori della pelle, alcuni frequenti, altri molto rari, il cui grado di gravità dipende da quali cellule cutanee si origina e dalla precocità della diagnosi.
I tumori della pelle più comuni si formano dalle cellule basali, le più profonde dell’epidermide, seguiti dai tumori che nascono dai cheratinociti, le cellule più superficiali e numerose. Se poi il tumore nasce dai melanociti, le cellule che colorano la pelle, parliamo di melanoma, la più aggressiva tra le neoplasie cutanee di cui puoi leggere in questo approfondimento. Riconoscere in tempo i sintomi con cui si presenta, consente di curare perfettamente ogni tipo di tumore della pelle.1
Come sono fatti i tumori della pelle: tipologie e segni comuni
Per capire com’è fatto un tumore della pelle occorre distinguere innanzitutto a quale tipologia appartiene. Ad esclusioni delle tipologie più rare, I tumori della pelle si classificano in due categorie principali:
- tumori della pelle non melanoma;
- melanoma.
Tumori della pelle non melanoma
I tumori della pelle non melanoma sono in assoluto i più diffusi, soprattutto nella popolazione di pelle chiara. Vediamoli con le caratteristiche e i sintomi da riconoscere:
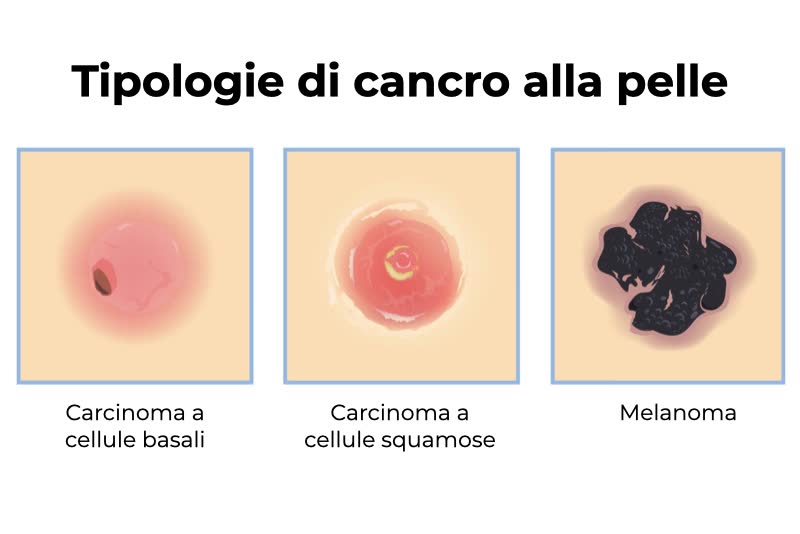
- carcinoma basocellulare o basalioma (BCC). Rappresenta circa l’80% di tutti i tumori della pelle, essendo quattro volte più frequente del carcinoma squamocellulare e fino a 20 volte più del melanoma. Nella forma più comune si presenta come una papula o un nodulo color perla, o rosato, talvolta ulcerato al centro, di consistenza dura al tatto. A volte la cute appare desquamata o si formano delle croste. Il basalioma è un tumore a lento accrescimento ma può diffondersi nei tessuti circostanti e danneggiarli profondamente. Si forma soprattutto nelle aree del corpo esposte al sole: testa e collo, mani e arti, ma può comparire ovunque;1,2
- carcinoma squamocellulare (SCC), anche detto spinocellulare o spinalioma. Rappresenta il secondo tumore della pelle per incidenza. Può presentarsi sotto forma di papula rossa e dura, ulcerata, talvolta con formazione di croste, o come lesione che sembra guarire per formarsi nuovamente. Anche il carcinoma squamocellulare tende a colpire le zone di cute più esposte al sole, come il naso, le orecchie, il cuoio capelluto negli uomini calvi, le mani, le spalle, e crescere lentamente. Spesso si forma nelle mucose, ad esempio della bocca, o nelle zone di passaggio tra cute e mucose. Talvolta si origina da lesioni precancerose, chiamate cheratosi attiniche, più frequenti nelle persone anziane di sesso maschile. Il carcinoma squamocellulare può infiltrarsi nei tessuti circostanti e in rari casi dare metastasi a distanza.1,2
Melanoma
Il tumore della pelle meno frequente, ma più pericoloso e aggressivo è il melanoma. Si tratta di un cancro in aumento per incidenza, soprattutto nella popolazione giovane tra i 30 e i 50 anni. Il melanoma è il nono tumore maligno più diffuso al mondo. Può originarsi da un neo preesistente, o insorgere ex novo in qualunque distretto della cute, e persino nelle unghie. Raramente, può colpire gli occhi o le mucose. Per approfondire tutto ciò che c’è da sapere puoi leggere la nostra Scheda del Dizionario della Salute alla voce melanoma. 3
Tumori della pelle rari
Tumori della pelle decisamente più rari sono i linfomi cutanei, forme di tumori maligni del sistema linfatico che possono manifestarsi sulla pelle con la comparsa di chiazze eritematose pruriginose simili alla psoriasi. Il più diffuso tra i linfomi cutanei è la micosi fungoide.4
Il carcinoma a cellule di Merkel è ugualmente un tumore della pelle raro, ma molto aggressivo. Colpisce prevalentemente persone over 65 con la pelle chiara, e si presenta come un nodulo duro, di colore rosso o più scuro, asintomatico ma che cresce velocemente.5
Altri tumori maligni rari della pelle sono il dermatofibrosarcoma protuberans e il carcinoma sebaceo.1 Il primo si origina dal derma, lo strato della cute più profondo, ha un basso livello di malignità e si presenta sotto forma di noduli duri di colore rossastro. Il secondo è un cancro che nasce dalle ghiandole sebacee delle palpebre. Si tratta di un tumore aggressivo, che può metastatizzare, il quale inizialmente può essere scambiato per un orzaiolo o altra lesione oftalmica benigna.
Fattori di rischio e prevenzione dei tumori della pelle
Fattori di rischio
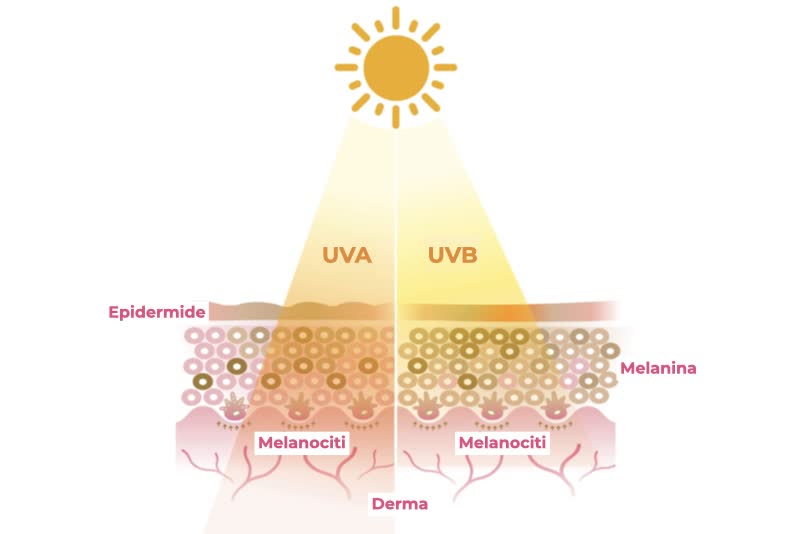
Il principale fattore di rischio dei tumori della pelle, sia non melanoma che melanoma, è l’esposizione prolungata ai raggi ultravioletti del sole o delle lampade abbronzanti. Sia i raggi UV-A che UV-B, infatti, producono danni profondi al DNA delle cellule cutanee, che non si possono riparare, specialmente quando l’effetto nocivo dell’irraggiamento è iniziato in giovane età.
Non è un caso se la maggior parte dei tumori maligni della cute si forma proprio nelle zone del corpo più esposte alla luce solare. Avere un fototipo chiaro rappresenta un ulteriore fattore di rischio, testimoniato dal fatto che l’incidenza dei tumori della pelle è maggiore tra la popolazione di origine caucasica, con pelle molto chiara e occhi azzurri. La genetica e la familiarità giocano ugualmente un ruolo chiave nell’aumentare la probabilità di sviluppare questo tipo di tumori, anche in tarda età.
Altri fattori di rischio meno frequenti sono: l’esposizione a sostanze chimiche tossiche o radioattive, l’essere immunodepressi, ad esempio per cure o a seguito di trapianti e l’aver subito microtraumi ripetuti.
Prevenzione
La prevenzione dei tumori cutanei non melanoma e melanoma, pertanto, si basa soprattutto sull’adozione di comportamenti prudenti e sullo screening regolare della pelle. Regole da seguire sono:
- proteggere la pelle dal sole fin da piccoli con filtri solari adeguati al proprio fototipo e indossare abbigliamento coprente se si lavora all’aperto o si vive in zone a forte intensità di raggi UV;
- evitare lampade e lettini solari per l’abbronzatura artificiale;
- effettuare un controllo regolare dei nei, soprattutto se sono numerosi;
- sottoporsi a visita dermatologica dopo i 50 anni se esiste una familiarità ai tumori della pelle non melanoma;
- sottoporsi a controlli dermatologici fin da giovani se esiste una familiarità al melanoma.,2,3,6
Diagnosi per i tumori della pelle
La diagnosi di tutti i tipi di tumori della pelle si basa innanzitutto sulla visita dermatologica, preceduta dall’anamnesi del paziente per la raccolta della sua storia clinica e dei fattori di rischio. Durante la visita, qualora ci fossero delle anomalie sulla cute da analizzare con più accuratezza, il/la dermatologo/a si avvale del dermatoscopio, uno strumento in grado di ingrandire fino a dieci volte la porzione di pelle da osservare. In questo modo è possibile scoprire mutazioni nella struttura cutanea anche di minima entità.
In alcuni casi potrebbe rendersi necessaria una biopsia, che comporta il prelievo di una piccola porzione di cute da analizzare in laboratorio per capire se vi sia un accrescimento canceroso. Quando il tumore è localizzato (in situ), di piccole dimensioni e non infiltrato, si asporta direttamente nel corso di un piccolo intervento chirurgico. Il materiale biologico viene analizzato successivamente.
Con la diagnosi precoce è possibile curare tempestivamente tumori della pelle anche aggressivi, come il melanoma, che si sviluppano e si diffondono in modo molto rapido. Per questo il controllo della cute e dei nei è così importante. Una volta che si sia fatta una prima mappatura, rilevare eventuali modifiche e alterazioni anche in fase iniziale è molto semplice e consente di intervenire subito in modo poco invasivo.2,3
Tumori della pelle: trattamento e sopravvivenza
Il trattamento dei tumori della pelle varia a seconda della tipologia, delle dimensioni o della diffusione. Se parliamo di tumori a lento accrescimento come il basalioma, i trattamenti disponibili sono:
- l’asportazione chirurgica completa, che riduce il rischio di recidive, o incompleta quando il tumore si trova in zone delicate, come il volto. In questo caso il trattamento deve essere integrato con la radioterapia;
- la distruzione del tumore con tecniche come: il curettage, la criochirurgia, la cauterizzazione, l’applicazione di creme specifiche, la terapia fotodinamica, la radioterapia.
La prognosi è ottima nella maggior parte dei casi, dato che il basalioma è un tumore poco aggressivo che non mette a rischio la vita. Tuttavia, il successo del trattamento dipende sia dalla localizzazione e dimensione del tumore, che dal numero delle lesioni.
Il trattamento del carcinoma a cellule squamose dipende anch’esso dalla localizzazione dello stesso e dal suo grado di infiltrazione nei tessuti circostanti. Le soluzioni terapeutiche disponibili sono:
- l’asportazione chirurgica “allargata” ai margini per ripulire i tessuti circostanti;
- la criochirurgia per la rimozione di carcinomi piccoli a localizzati;
- la radioterapia per tumori in zone delicate che non si possono asportare chirurgicamente o quando l’intervento chirurgico sia controindicato.
La prognosi varia moltissimo a seconda delle dimensioni e dell’infiltrazione sottocutanea dello spinalioma, considerando che quando siano interessate le mucose il rischio sia di recidive che di metastasi aumenta.
Il melanoma, infine, è un tumore che può essere efficacemente trattato negli stadi iniziali con l’asportazione chirurgica. Quando, però, sia già diffuso o abbia dato metastasi a distanza, le opzioni terapeutiche disponibili si basano soprattutto sulla terapia biologica di nuova generazione, sulla chemioterapia e sulla radioterapia.
La prognosi a cinque anni dalla diagnosi di melanoma varia in base a fattori quali lo stadio del tumore, l’età e lo stato di salute della persona, la sua risposta immunitaria e la reazione alle cure. Sono ottime le aspettative di vita per chi scopra il melanoma in fase iniziale, mentre si riducono a meno del 10% in caso di melanoma metastatico disseminato.2,3

Follow up e monitoraggio dei tumori della pelle
Dopo il trattamento, tutti i tumori della pelle vanno attentamente monitorati almeno per i primi cinque anni dalla diagnosi. Il follow up varia a seconda della gravità del tumore, della sua tipologia, del rischio di recidive e delle terapie seguite. Per quanto riguarda i tumori non melanoma, e in particolare il basalioma trattato con intervento chirurgico, radioterapico o farmaco topico, si consigliano controlli dermatologici regolari ogni 6-12 mesi. Il rischio di recidive nei tre anni post intervento si situa infatti tra il 30 e il 70%.
Discorso simile per il carcinoma spinocellulare, il cui rischio di recidive entro i cinque anni dalla prima diagnosi è molto elevato. Non solo sono consigliati controlli dermatologici regolari a lungo termine, ma anche esami di auto diagnosi. Queste ispezioni devono essere eseguite in autonomia dal/la paziente seguendo le istruzioni fornite dal personale medico.
Il follow up del melanoma è, invece, più complesso e dipende dallo stadio di sviluppo dello stesso. Se parliamo di tumori localizzati di piccole dimensioni, che siano stati eradicati completamente, è sufficiente un esame clinico annuale. Per un melanoma di dimensioni maggiori, più infiltrato o con metastasi nei tessuti limitrofi, il monitoraggio prevede, ogni sei mesi o annualmente, anche altro genere di controlli strumentali, oltre alla visita dermatologica. Ad esempio, sono consigliate radiografie al torace, ecografie linfonodali, TAC addominali o craniche. Lo scopo è quello di intercettare precocemente eventuali metastasi a distanza che possano essere sfuggite in prima istanza.2.3
Bibliografia
- American Association of Dermatology, Types of Skin Cancer (Ultimo accesso 02.09.2023)
- SIDeMaST, Non Melanoma Skin Cancer (pag. 145)
- SIDeMaST, Melanoma cutaneo (pag. 251)
- SIDeMaST, Linfomi cutanei (pag. 329)
- American Association of Dermatology, Skin Cancer Types: Merkel Cell Carcinoma Overview (Ultimo accesso 02.09.2023)
- American Association of Dermatology, Prevent Skin Cancer (Ultimo accesso 02.09.2023)
Autore

Paola Perria